Lo que esconden los porcientos. Vacunación y desigualdad en América Latina
sep 22nd, 2021. En: COVID-19, NotiWeb. ![]()
 Durante más de un año hemos observado como el epicentro de la pandemia de la COVID-19 se desplaza. Primero fue Europa, luego América del Norte y ahora, más allá de que Estados Unidos continúa con una situación preocupante, la zona más afectada del planeta por esta enfermedad se encuentra en Latinoamérica.
Durante más de un año hemos observado como el epicentro de la pandemia de la COVID-19 se desplaza. Primero fue Europa, luego América del Norte y ahora, más allá de que Estados Unidos continúa con una situación preocupante, la zona más afectada del planeta por esta enfermedad se encuentra en Latinoamérica.
La principal arma con que se cuenta para el combate contra el SARS-COV-2 son las distintas vacunas que se han desarrollado. Es necesario alcanzar altas tasas de vacunación para que sea posible observar resultados de peso en cuanto a la disminución de casos confirmados, hospitalizaciones y decesos.
Este proceso, además, está signado por el tiempo pues se ha observado que pueden ocurrir mutaciones en el virus que lo vuelven más contagioso y/o resistente a tratamientos. En resumen, es necesario vacunar mucho y rápido.
En la región de América Latina la casi inexistente producción de vacunas propias (excluyendo, obviamente, el caso cubano), los subcontratos opresivos a que son sometidos los gobiernos por parte de las grandes farmacéuticas, los mecanismos fallidos (y en algunos casos engañosos) de distribución de vacunas y disputas políticas internas, entre otros, han dado al traste con que las coberturas de vacunación sean menores que las necesarias y, además, desiguales.
Basados en los datos de vacunación diaria, expertos han predicho que ninguno de los cinco países más afectados de la región (Brasil, Argentina, Colombia, México y Perú) logrará alcanzar un 70 por ciento de su población vacunada para fines de este año. Hasta el 17 de septiembre Argentina presentaba una cobertura del 42,5 por ciento, Brasil del 36,5, México del 31,5, Colombia del 31 y Perú del 26,7.
Mientras existen países con coberturas de vacunación superiores al 70 por ciento(Chile — 73), hay otros que apenas superan el uno y otros tantos no rebasan aún ese umbral (hasta el 17 de septiembre, Haití contaba con solo el 0,15 por ciento de su población totalmente vacunada). Eso, tristemente, no debiera extrañarnos en la región más desigual del planeta.
Expertos sugieren usar el calificativo de sindemia, o pandemia sinérgica, para designar enfermedades en las que, como es el caso de la COVID-19 (), factores socioeconómicos que caracterizan las asimetrías presentes en la sociedad actual, atraviesan y tienen una relación estrecha con la prevalencia de la enfermedad.
Sabemos que el coronavirus no entiende de etnia, sexo, estatus migratorio o clase social. No obstante, se ha observado que la enfermedad puede mostrar una mayor prevalencia en comunidades desfavorecidas, independientemente de la edad o la presencia de comorbilidades.
Precisamente estos dos últimos factores han sido los que principalmente se han tenido en cuenta a la hora de diseñar los protocolos de inmunización de los distintos países. Todos se conciben atendiendo a la evidencia científica disponible hasta el momento; no obstante, no existe un estándar definido y mandatorio, por lo que se observan ligeras diferencias entre los distintos países en cuanto a la estratificación por grupos etarios, por ejemplo.
Otro criterio que ha tenido un gran peso ha sido el de priorizar a los trabajadores de la salud y, en general, aquel personal que tenga una implicación directa en el manejo y enfrentamiento a la pandemia. A pesar de que el término se ha vuelto tendencia en el mundo entero, más allá del personal médico y sanitario, no queda claro el estándar a través del cual determinar cuáles son los “trabajadores esenciales”.
Como se había mencionado, existen factores de diversa índole que colocan a poblaciones enteras en situación de vulnerabilidad con respecto a esta pandemia. Son por lo general grupos poblacionales que en situaciones normales también se encuentran en desventaja a la hora de acceder a cualquier servicio de salud.
El llamado que se les hace a los gobiernos de la región es a observar estas características propias de las poblaciones de cada país y diseñar esquemas de vacunación que puedan atender las diferencias, asimetrías y vulnerabilidades sociales que también se expresan en mayores peligros de contagio, complicación y muerte por COVID-19.
¿Han sido tenidos en cuenta estos elementos en los protocolos de vacunación del área?
Uno de los grupos que más preocupación genera es el de las personas que se encuentran participando en actividades laborales del sector informal, quienes, por lo general , encuentran dificultades para acceder a los servicios de salud, trabajan en ambientes no regulados y/o no debidamente higienizados, sin protección laboral que propicie y no penalice que se acuda a las instituciones asistenciales ante la aparición de síntomas, etc.
Según la Organización Internacional del Trabajo (OIT), en el área representan alrededor del 50 por ciento de la fuerza laboral activa. Datos de la propia organización refieren que hasta 2019 existían en América Latina nueve países cuya tasa de trabajo informal sobrepasaba el 50 por ciento, con Bolivia a la cabeza con un porcentaje cercano al 85.
No obstante, Honduras fue el único de los países seleccionados de la región que contemplaba otorgar prioridad a este sector en la fase intermedia de su plan de vacunación. El personal de cuidados también se ha visto en esta situación. En específico los cuidadores domiciliarios de adultos mayores con discapacidad permanente solo se encuentran priorizados en las fases intermedias de los esquemas de vacunación de Colombia y Guatemala.
Otro tanto sucede con poblaciones afrodescendientes, miembros de la comunidad LGBTIQ+, pueblos originarios, comunidades rurales o fronterizas o personas en situación de migración, deslazados o refugiados. Hay que decir que muchas de ellas están siendo vacunadas de forma regular como parte de los esquemas de las distintas naciones, pero no se han aplicado criterios de priorización que atiendan a las vulnerabilidades reales que estos grupos enfrentan ante la COVID-19.
Un caso muy preocupante es el de Guatemala y cómo su esquema de vacunación reproduce desigualdades asociadas al nivel educacional y a la procedencia étnica. En un tuit del 11 de septiembre, Oxfam advertía que de las personas vacunadas hasta el 31 de julio en el país, 57 por ciento tenían estudios universitarios mientras solo el 9 por ciento no presentaba estudios.
Dos días antes, la propia organización había comentado que la cobertura de vacunación en el grupo de personas con educación superior se acercaba al 60 por ciento, mientras que menos del diez por ciento de personas con estudios primarios o inferiores habían sido inmunizadas.
Para esas fechas, a pesar de representar el 56 por ciento del total, la población ladina (se dice de aquellos mestizos entre españoles e indígenas) mostraba una cobertura de vacunación del 85, mientras que en el mismo periodo, solo el 14 por ciento de la población maya se había vacunado a pesar de representar el 42 por ciento de los habitantes del país.
Si la disponibilidad material de inmunógenos es un problema, la percepción de la ciudadanía ante la vacunación y la adherencia al tratamiento también son factores que pueden tener un impacto sobre la cobertura real que se pueda alcanzar. Estos datos también muestran desigualdades subyacentes en la región, y se observa poca homogeneidad con valores que van desde el 43 por ciento de aceptación en Haití al 97 en Ecuador.
En Brasil, por ejemplo, a pesar de constituir la franja poblacional más afectada por la pandemia, las comunidades indígenas muestran una baja aceptación del proceso de vacunación. Estos grupos se encuentran alejados de los circuitos fundamentales de los grandes medios de comunicación. Por tanto, urge desarrollar estrategias más efectivas de divulgación científica y promoción de salud que contemplen las características comunicativas de esas poblaciones.
Los movimientos antivacunas, con mensajes que muchas veces tienen tintes de fundamentalismo religioso y que, tristemente, en varias ocasiones se articulan con gobiernos de extrema derecha de la región, también lastran la confianza del público en la vacunación.
Recientemente Salud con Lupa, plataforma digital de periodismo colaborativo dedicada a la salud pública en América Latina, denunciaba las nocivas actividades de estos grupos en Perú, que cuentan en algunos casos con espacios en medios de difusión locales.
Otros elementos concomitantes son las noticias falsas y los escándalos de corrupción asociados al acaparamiento y desvío de dosis de vacunas y otros insumos para el combate de la enfermedad.
Todos estos elementos deben atenderse, pues si no se logran altas adherencias al tratamiento, no será posible alcanzar altas cuotas de vacunación y los pobladores de la región seguiremos en mayor peligro a la infección, la hospitalización y la muerte.
Comentábamos al inicio que se hace necesario vacunar mucho y rápido. A esto podríamos añadir que es necesario también vacunar completamente. Ya varios estudios han demostrado que los niveles de protección que ofrecen las vacunas con la primera dosis no son suficientes para combatir de manera efectiva al virus.
Como la disponibilidad de vacunas escasea, y más en el área de América Latina, existe el riesgo real de que las personas no logren culminar en tiempo esquemas de vacunación que ya han comenzado.
Brasil, por ejemplo, ha anunciado recientemente que no continuará de momento la vacunación de adolescentes entre 12 y 17 años y ha recomendado no completar el esquema para aquellos que ya habían recibido una dosis, exceptuando el caso en que exista presencia de comorbilidades.
Esto es preocupante por varias razones, la primera es que disminuye la percepción de riesgo. Por más informaciones que circulen por los distintos canales, haber recibido una dosis, aunque inmunológicamente sabemos que no protege completamente, contribuye a que las personas disminuyan su percepción de riesgo lo cual puede traer más contagios.
Otra razón es que al no estar inmunizados completamente, y contraer el virus, este tiene más posibilidades de asimilar la formulación y mutar consecuentemente con una mayor resistencia a los fármacos.
Además, y como expresión de la desigualdad imperante en el mundo, en regiones donde sí se estén alcanzando grandes coberturas, se prevé para el futuro que se comiencen a aplicar boosters periódicamente. Llegados a esa situación, si en el área no se han alcanzado altas coberturas de vacunación, podríamos estar en un escenario donde los “países centrales” apliquen regulaciones fronterizas en contra de la región.
¿Y la vacunación en Cuba?
Cuba presenta una diferencia fundamental en cuanto a la situación mencionada anteriormente. Y es que en el país producimos nuestras propias vacunas. ¿Cómo influye esto? En primer lugar, los científicos cubanos siempre han mencionado que el horizonte para el país es vacunar a la totalidadde la población.
Las últimas proyecciones apuntan que, si se mantiene o incrementa el actual ritmo de vacunación, y el proceso transcurre sin mayores contratiempos, para finales de noviembre debe alcanzarse una cifra de alrededor del 90 por ciento de cobertura
Además, no depender de mecanismos distributivos como COVAX hace que no estemos sujetos a las fallas e incumplimientos en la distribución que se han observado para otros países de bajos ingresos. No obstante, existe el bloqueo, situación insoslayable que afecta objetivamente nuestra capacidad de producción de vacunas.
Como en el resto del orbe, el personal de la salud fue priorizado con estudios de intervención, en algunos casos paralelos a la realización de los ensayos clínicos Fase III de las formulaciones Abdala y el esquema heterólogo (SOBERANA 02 + SOBERANA Plus). Además, se han tenido en cuenta criterios epidemiológicos (edad, comorbilidades, existencia de focos o brotes localizados) para diseñar intervenciones poblacionales locales.
Los parámetros de incidencia están siendo tenidos en cuenta para acometer la inmunización en el país, así es que provincias densamente pobladas y con situaciones epidemiológicas complejas como La Habana, Matanzas y Santiago de Cuba, fueron de los primeros territorios en comenzar la inmunización.
Otra posibilidad que ofrece producir nuestras propias vacunas es la de poder culminar ensayos clínicos en población pediátrica con todos los estándares de calidad necesarios e incluir a esa franja de nuestra población en los esquemas de vacunación. No obstante, la situación continúa siendo compleja lo que denota la importancia de alcanzar cada vez más altas tasas de vacunación.
Recientemente, JT ha publicado en conjunción con el Ministerio de Salud Pública una herramienta interactiva que permite obtener un seguimiento pormenorizado de cómo marcha la vacunación por municipios en el país.
Estos datos, que no incluyen la vacunación pediátrica y los estudios de intervención, y que de momento se han presentado con un corte del 31 de agosto, reflejan que existían hasta esa fecha 68 municipios donde no había comenzado la vacunación, cifra que en los primeros días de septiembre ha ido decreciendo.
Al finalizar este texto, el país se aproxima al 40 por ciento de su población totalmente vacunada. No obstante, los números de nuevos contagios siguen preocupando, por lo que nunca podremos recalcar demasiado la importancia de complementar la vacunación con el estricto cumplimiento de las medidas para evitar el contagio. [Por: Kenneth Fowler Berenguer]
Notas
* Los cálculos de las coberturas de vacunación se han realizado a partir de datos consultados en Our World in Data el 17 de septiembre de 2021
Tomado de: Juventud Técnica





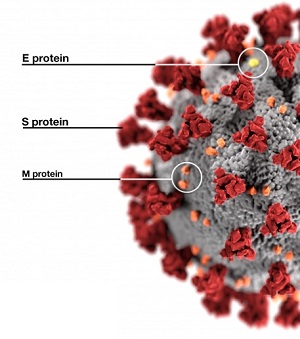
 Las infecciones provocadas por los coronavirus son comunes en todo el mundo y pueden afectar a personas y animales. En los humanos pueden causar el catarro común y la gastroenteritis en lactantes. Existen varios tipos de coronavirus y aunque por lo general ocasionan enfermedades leves o moderadas, también pueden estar implicados en procesos graves...
Las infecciones provocadas por los coronavirus son comunes en todo el mundo y pueden afectar a personas y animales. En los humanos pueden causar el catarro común y la gastroenteritis en lactantes. Existen varios tipos de coronavirus y aunque por lo general ocasionan enfermedades leves o moderadas, también pueden estar implicados en procesos graves... 



Comentar