La inmunología de la COVID y el futuro
 Eric Topol, MD, editor general de Medscape y profesor de Medicina Molecular en el Scripps Research Institute, La Jolla, California entrevista sobre este tema a la Dra. Akiko Iwasaki de Yale, presidenta de la Asociación Estadounidense de Inmunólogos e investigadora principal de Howard Hughes.
Eric Topol, MD, editor general de Medscape y profesor de Medicina Molecular en el Scripps Research Institute, La Jolla, California entrevista sobre este tema a la Dra. Akiko Iwasaki de Yale, presidenta de la Asociación Estadounidense de Inmunólogos e investigadora principal de Howard Hughes.
Según la especilista, «el COVID prolongado no es una sola enfermedad. Es una colección de múltiples enfermedades que en cierto modo terminan en conjuntos de síntomas similares. Obviamente, hay más de 200 síntomas y no todos tienen el mismo conjunto de síntomas, pero lo que buscamos es tratar de comprender los factores que impulsan la enfermedad, por lo que la infección viral persistente es uno de ellos».
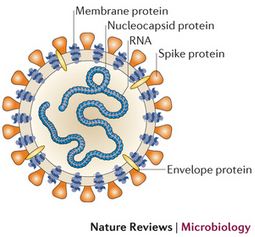
«Actualmente existe evidencia abrumadora a favor de esa teoría, desde estudios de autopsias y biopsias hasta el análisis de firmas de ARN en sangre periférica, así como la proteína de pico circulante y las proteínas de la nucleocápside que se detectan en personas con COVID prolongado. Ahora, aún no está claro si es ese virus persistente o restos del virus lo que está provocando la enfermedad en sí. Y es por eso que ensayos como el que estamos realizando con Harlan Krumholz sobre Paxlovid deberían decirnos qué porcentaje de personas sufren ese tipo de conductor y si los antivirales como Paxlovid podrían mitigarlos. Si se me permite, me gustaría hablar de otras tres hipótesis».
«La segunda hipótesis en la que hemos estado trabajando es la enfermedad autoinmune. Y entonces, esto está sucediendo claramente en un subconjunto de personas; nuevamente, es una enfermedad heterogénea, pero en realidad no solo podemos observar la reactogenicidad de los anticuerpos de personas con COVID prolongado, donde podemos transferir IgG de pacientes con COVID prolongado a un animal, un animal sano y medir realmente los resultados de la patogénesis».
«Entonces, esa es una evidencia funcional de que los anticuerpos en algunas personas con COVID prolongado en realidad están causando algunos de los daños que ocurren in vivo. Y la tercera hipótesis es la reactivación de los virus del herpes. Muchos de nosotros, los adultos, tenemos varios miembros latentes de la familia del virus del herpes que simplemente están inactivos y en realidad no causan ninguna patología. Pero en personas con COVID prolongado, estamos viendo una reactivación elevada de virus como el virus de Epstein-Barr (EBV) o el virus Varicela-zoster (VZV) y eso puede ser nuevamente solo una señal de COVID prolongado, pero también puede estar impulsando algunos de los síntomas que padecen las personas».
«De nuevo, vemos la firma una y otra vez, no solo nuestro grupo, sino muchos otros grupos de investigadores, el grupo de Michael Peluso, Jim Heath y muchos otros. Así que esa también es una evidencia emergente que lo demuestran. Y finalmente, creemos que la inflamación que ocurre durante la fase aguda puede cambiar de manera crónica algo del tono del tejido».
«Por ejemplo, en el cerebro con el equipo de Michelle Monje, desarrollamos una especie de modelo de infección por COVID leve localizado y demostramos que se pueden observar cambios en la microglía siete semanas después de la infección, incluso aunque el virus haya desaparecido por completo. Eso significa que la inflamación que se establece como resultado de esta infección inicial puede tener una secuencia y secuela prolongadas dentro de la persona y eso también puede estar provocando la enfermedad».
Y Eric, la razón por la que necesitamos entender estas enfermedades por separado no es sólo con fines de diagnóstico, sino también con fines terapéuticos, porque atacar un virus persistente es un enfoque muy diferente a atacar los autoanticuerpos, por ejemplo.
Vea la entrevista completa en: Opinion: The Immunology of COVID and the Future. Medscape. May 15, 2024.





 Las infecciones provocadas por los coronavirus son comunes en todo el mundo y pueden afectar a personas y animales. En los humanos pueden causar el catarro común y la gastroenteritis en lactantes. Existen varios tipos de coronavirus y aunque por lo general ocasionan enfermedades leves o moderadas, también pueden estar implicados en procesos graves...
Las infecciones provocadas por los coronavirus son comunes en todo el mundo y pueden afectar a personas y animales. En los humanos pueden causar el catarro común y la gastroenteritis en lactantes. Existen varios tipos de coronavirus y aunque por lo general ocasionan enfermedades leves o moderadas, también pueden estar implicados en procesos graves... 


Comentar