Preguntas frecuentes
Información dirigida a la población y público no especializado
¿Qué es el dengue?
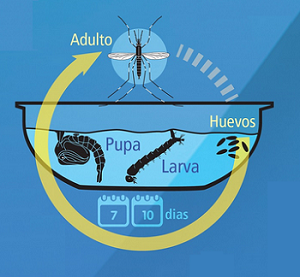 El dengue es una enfermedad vírica; es decir, producida por un virus. El virus del dengue se transmite a las personas a través de mosquitos hembras, principalmente de la especie Aedes aegypti y, en menor grado, de la especie Aedes albopictus. Es común en áreas cálidas y húmedas del mundo. El virus del dengue provoca un cuadro de amplio espectro patológico, que puede abarcar desde una enfermedad asintomática (es posible que la persona no se percate de la infección) hasta síntomas graves similares a los de la gripe en las personas infectadas. Si bien es menos frecuente, algunas personas evolucionan hacia un dengue grave, que puede entrañar un número indeterminado de complicaciones vinculadas a hemorragias graves, insuficiencia orgánica y permeabilidad capilar, la cual provoca que una parte del líquido y algunas proteínas de la sangre se extravasan hacia el tejido extracelular. El dengue grave conlleva un mayor riesgo de muerte si no se trata debidamente.
El dengue es una enfermedad vírica; es decir, producida por un virus. El virus del dengue se transmite a las personas a través de mosquitos hembras, principalmente de la especie Aedes aegypti y, en menor grado, de la especie Aedes albopictus. Es común en áreas cálidas y húmedas del mundo. El virus del dengue provoca un cuadro de amplio espectro patológico, que puede abarcar desde una enfermedad asintomática (es posible que la persona no se percate de la infección) hasta síntomas graves similares a los de la gripe en las personas infectadas. Si bien es menos frecuente, algunas personas evolucionan hacia un dengue grave, que puede entrañar un número indeterminado de complicaciones vinculadas a hemorragias graves, insuficiencia orgánica y permeabilidad capilar, la cual provoca que una parte del líquido y algunas proteínas de la sangre se extravasan hacia el tejido extracelular. El dengue grave conlleva un mayor riesgo de muerte si no se trata debidamente.
El virus que causa el dengue pertenece a la familia Flaviviridae que tiene cuatro serotipos distintos, aunque estrechamente emparentados: DENV-1, DENV-2, DENV-3 y DENV‑4. Por esta razón, una persona puede infectarse con el virus del dengue hasta cuatro veces durante su vida.
¿Qué es el dengue hemorrágico (DH)?
El dengue grave, conocido también como dengue hemorrágico (DH), fue identificado por primera vez en los años cincuenta del siglo pasado durante una epidemia que tuvo lugar en Filipinas y Tailandia. Hoy en día, afecta a la mayor parte de los países de Asia y América Latina y se ha convertido en una de las principales causas de hospitalización y muerte entre niños y adultos de dichas regiones.
El DH es la forma más severa de infección con dengue. Puede ser mortal si no se la reconoce a tiempo y no se aplica un tratamiento apropiado. El DH es causado por una infección con los mismos virus que causan el dengue. Con un buen manejo médico, la mortalidad por DH puede ser menor de 1 %. El paciente entra en lo que se denomina fase crítica por lo general de 3 a 7 días después de iniciarse la enfermedad. Durante las 24-48 horas de la fase crítica, una pequeña parte de los pacientes puede manifestar un deterioro repentino de los síntomas. Es en este momento, al remitir la fiebre en el paciente (por debajo de 38 °C/100 °F), cuando pueden manifestarse los signos de alerta asociados al dengue grave.
Los signos de alerta pueden ser:
dolor abdominal intenso
vómitos persistentes
respiración acelerada
hemorragias en las encías o la nariz
fatiga
agitación
agrandamiento del hígado (hepatomegalia)
presencia de sangre en el vómito o las heces
Una infección previa por el dengue aumenta el riesgo de desarrollar dengue grave.
¿Cómo se propagan el dengue y el dengue hemorrágico (DH)?
 El dengue se transmite a las personas mediante la picada de un mosquito Aedes infectado con el virus del dengue. El mosquito se infecta con el virus del dengue cuando pica a una persona que tenga virus del dengue en su sangre. Puede tratarse lo mismo de una persona con infección sintomática, o una persona infectada que todavía no haya manifestado síntomas, o también puede ser una persona infectada sin signo alguno de la enfermedad (asintomática). La transmisión de seres humanos a mosquitos puede ocurrir dos días antes de la aparición de los síntomas de la enfermedad y hasta dos días después de la resolución de la fiebre.
El dengue se transmite a las personas mediante la picada de un mosquito Aedes infectado con el virus del dengue. El mosquito se infecta con el virus del dengue cuando pica a una persona que tenga virus del dengue en su sangre. Puede tratarse lo mismo de una persona con infección sintomática, o una persona infectada que todavía no haya manifestado síntomas, o también puede ser una persona infectada sin signo alguno de la enfermedad (asintomática). La transmisión de seres humanos a mosquitos puede ocurrir dos días antes de la aparición de los síntomas de la enfermedad y hasta dos días después de la resolución de la fiebre.
Al cabo de una semana, el mosquito puede propagar el virus al picar a personas saludables. El dengue no se transmite directamente de persona a persona.
Las mujeres embarazadas ya infectadas con dengue pueden pasarle el virus al feto durante el embarazo o alrededor del momento del parto.
¿Cuáles son los síntomas de la enfermedad?
Los principales síntomas del dengue son: fiebre alta, fuerte dolor de cabeza, fuerte dolor detrás de los ojos, dolores articulares, musculares y óseos, erupción cutánea y sangramiento moderado, por ejemplo, de la nariz o las encías, y la formación de hematomas con facilidad.
En general los niños pequeños y las personas que tienen su primera infección con dengue presentan formas más leves de la enfermedad que los niños mayores y los adultos. Los síntomas leves del dengue pueden confundirse con otras enfermedades que causan fiebre, molestias y dolores o sarpullido.
El dengue hemorrágico se caracteriza por fiebre durante 2 a 7 días, unida a los signos y síntomas generales típicos del dengue. Cuando baja la fiebre, pueden aparecer síntomas como vómitos persistentes, fuerte dolor abdominal y dificultad para respirar. Tales síntomas señalan el inicio de un período de 24 a 48 horas en el que los vasos sanguíneos más pequeños (capilares) se tornan excesivamente permeables (“con salideros”), permitiendo que el componente líquido escape de los vasos sanguíneos hacia el peritoneo (provocando ascitis) y la cavidad pleural (lo que conduce a efusiones pleurales).
Esas circunstancias pueden provocar insuficiencia del sistema circulatorio y shock, seguido de la muerte si el fallo circulatorio no se corrige. Además, los pacientes con DH tienen un conteo bajo de plaquetas y manifestaciones hemorrágicas, tendencia a la formación de hematomas y otros tipos de hemorragias cutáneas, sangramiento nasal y gingival, y posiblemente sangramiento interno.
¿Cómo se diagnostica?
 Pueden utilizarse distintos métodos para establecer el diagnóstico de infección por dengue. En función del momento en que se presente el paciente, será más o menos adecuada la utilización de los distintos métodos de diagnóstico: métodos de aislamiento del virus y métodos serológicos.
Pueden utilizarse distintos métodos para establecer el diagnóstico de infección por dengue. En función del momento en que se presente el paciente, será más o menos adecuada la utilización de los distintos métodos de diagnóstico: métodos de aislamiento del virus y métodos serológicos.
El virus puede aislarse en la sangre durante los primeros días de la infección para luego ser detectados con diversos pruebas de reacción en cadena de la polimerasa con retrotranscriptasa (RCP‑RT). También puede detectarse mediante pruebas dirigidas a constatar la presencia de una proteína producida por el virus, denominada NS1. Y también existen pruebas de diagnóstico rápido.
Los métodos serológicos, como la inmunoadsorción enzimática (ELISA), pueden confirmar la presencia de una infección reciente o antigua mediante la detección de anticuerpos contra el virus del dengue. Los anticuerpos IgM pueden detectarse aproximadamente una semana después de la infección y se pueden seguir detectando durante unos 3 meses. La presencia de anticuerpos IgM indica una infección reciente por dengue. Por su parte, los niveles de anticuerpos IgG tardan más en aparecer y permanecen en el organismo durante años. La presencia de anticuerpos IgG indica una infección antigua.
¿Cuál es el tratamiento para el dengue?
 No existe un medicamento específico para la infección con dengue. La mejor opción terapéutica contra los síntomas es el paracetamol. Deberían evitarse los AINE (antiinflamatorios no esteroideos), como el ibuprofeno y la aspirina. Estos medicamentos antiinflamatorios tienen un efecto anticoagulante, y en una enfermedad con riesgo de hemorragias pueden empeorar el pronóstico. También deben descansar, tomar abundantes líquidos y consultar al médico.
No existe un medicamento específico para la infección con dengue. La mejor opción terapéutica contra los síntomas es el paracetamol. Deberían evitarse los AINE (antiinflamatorios no esteroideos), como el ibuprofeno y la aspirina. Estos medicamentos antiinflamatorios tienen un efecto anticoagulante, y en una enfermedad con riesgo de hemorragias pueden empeorar el pronóstico. También deben descansar, tomar abundantes líquidos y consultar al médico.
Si se sienten peor (por ejemplo, presentan vómitos y dolor abdominal severo) en las 24 horas siguientes al descenso de la fiebre, deben acudir inmediatamente al hospital para ser evaluados. El dengue grave es una emergencia médica y requiere atención médica u hospitalización inmediata.
¿Existe un tratamiento eficaz para el dengue hemorrágico (DH)?
Tampoco existe un medicamento específico para el DH. Sin embargo, el DH puede tratarse eficazmente con terapia de reemplazo de líquidos si se realiza un diagnóstico clínico precoz. El manejo del DH requiere hospitalización. La asistencia prestada por el personal médico y de enfermería con experiencia en los efectos y evolución de la enfermedad puede salvar vidas y reducir las tasas de mortalidad a menos del 1 % en la mayoría de los países.
¿Dónde puede ocurrir un brote de dengue?
Los brotes de dengue ocurren sobre todo en zonas donde viven los mosquitos Aedes aegypti (a veces también A. albopictus), es decir, la mayoría de las áreas urbanas tropicales del mundo. Los virus de dengue pueden ser introducidos por viajeros que se infectaron mientras visitaban zonas tropicales donde el dengue es común.
La urbanización (especialmente la no planificada) está asociada a la ocurrencia de brotes de dengue en función de múltiples factores sociales y ambientales: densidad de población, movilidad humana, acceso a fuentes de agua fiables, prácticas de almacenamiento de agua, etc. Los riesgos de la comunidad frente al dengue también dependen de los conocimientos, la actitud y las prácticas de la población frente al dengue, así como de la ejecución de actividades rutinarias de control vectorial sostenibles en la comunidad.
¿Qué se puede hacer para reducir el riesgo de contraer dengue?
 La mejor medida preventiva para los residentes de zonas infestadas con Aedes aegypti es eliminar los lugares donde el mosquito pueda poner sus huevos, sobre todo los recipientes con agua. Los recipientes donde se recoge agua de lluvia o se almacena agua, por ejemplo, vasijas plásticas, tanques de 55 galones, cubos o gomas usadas de autos, deben taparse adecuadamente o desecharse.
La mejor medida preventiva para los residentes de zonas infestadas con Aedes aegypti es eliminar los lugares donde el mosquito pueda poner sus huevos, sobre todo los recipientes con agua. Los recipientes donde se recoge agua de lluvia o se almacena agua, por ejemplo, vasijas plásticas, tanques de 55 galones, cubos o gomas usadas de autos, deben taparse adecuadamente o desecharse.
Los bebederos de mascotas y otros animales y los búcaros con flores naturales deben vaciarse y limpiarse para eliminar los huevos al menos una vez a la semana. De ese modo se eliminan los huevos y larvas del mosquito y se reduce el número de mosquitos presentes en la zona. Una vez a la semana, vacíe, restriegue, dé vuelta, cubra o tire cualquier elemento que acumule agua como neumáticos, cubetas, macetas, juguetes, piscinas, bebederos de aves, platos de macetas y contenedores de basura. Verifique dentro y fuera de su casa.
El uso de aire acondicionado o mallas en las ventanas y puertas reduce el riesgo de que los mosquitos entren a los espacios interiores. Duerma con mosquitero si las habitaciones no tienen aire acondicionado. La aplicación apropiada de repelentes contra mosquitos sobre la piel expuesta y la ropa, reduce el riesgo de ser picado por mosquitos. En condiciones normales, el riesgo de infección con dengue para los viajeros internacionales parece ser bajo, pero el mismo aumenta cuando ocurre una epidemia o los visitantes se hospedan en lugares sin aire acondicionado ni mallas en las ventanas y puertas.
¿Existe una vacuna contra el dengue?
La primera vacuna contra el dengue –Dengvaxia® (CYD-TDV), desarrollada por Sanofi Pasteur– se aprobó en diciembre de 2015 y su comercialización ha sido autorizada hasta el momento por los organismos de reglamentación de unos 20 países. En noviembre de 2017 se publicaron los resultados de un nuevo análisis para determinar retrospectivamente el estado serológico en el momento de la vacunación. El análisis reveló que el subgrupo de participantes en el ensayo que eran seronegativos en el momento de la primera vacunación corría mayor riesgo de padecer dengue grave y ser hospitalizado por dengue que el de los participantes no vacunados.
Por ello, la vacuna CYD-TDV va dirigida a personas de 9 a 45 años residentes en zonas endémicas que hayan tenido al menos un episodio de infección previa por el virus del dengue. Se están evaluando otras vacunas candidatas contra el dengue.
¿Cómo se puede prevenir una epidemia de dengue y duengue hemorrágico (DH)?
 Cuando una persona sabe que tiene dengue, debe evitar que le piquen más mosquitos durante la primera semana de enfermedad. Es posible que el virus circule en la sangre durante este periodo, por lo que esta persona podría trasmitir el virus a otros mosquitos no infectados, que a su vez podrían infectar a otras personas.
Cuando una persona sabe que tiene dengue, debe evitar que le piquen más mosquitos durante la primera semana de enfermedad. Es posible que el virus circule en la sangre durante este periodo, por lo que esta persona podría trasmitir el virus a otros mosquitos no infectados, que a su vez podrían infectar a otras personas.
La principal medida para la prevención del dengue es el control sostenible, integrado y comunitario del mosquito vector del virus, con poca dependencia de los insecticidas (larvicidas y adulticidas químicos). La prevención de enfermedades epidémicas requiere un esfuerzo coordinado a nivel de la comunidad dirigido a elevar los conocimientos sobre el dengue y el DH, así como las formas de reconocerlos, y como controlar al mosquito que los transmite. Los residentes son responsables de mantener sus patios y espacios exteriores libres de recipientes con agua en los que los mosquitos puedan reproducirse.
Se pueden utilizar equipos especiales de fumigación para tratar las áreas con larvicidas (para matar las larvas de mosquito) o con adulticidas (para matar los mosquitos adultos). Esta medida permite controlar y reducir la cantidad de mosquitos que pueden propagar virus. Esto puede reducir las probabilidades de que las personas enfermen y tratar vecindarios enteros en poco tiempo, en comparación con algunos otros métodos.
¿Por qué se le llama también “arbovirosis”?
Porque se denominan arbovirosis a aquellas enfermedades víricas transmitidas por artrópodos hematófagos, que consumen sangre. Los insectos, como el mosquito, son artrópodos. Las garrapatas, por ejemplo, también son artrópodos hematófagos, pero no son insectos.
Fuente: CDC – Dengue. Disponible en: https://www.cdc.gov/dengue/es/index.html [Accedido Julio 28, 2022].
Información complementaria