Los procesos metabólicos del tejido graso regulan los cambios en el peso corporal durante el envejecimiento
Autor: P. Arner, S. Bernard, L. Appelsved, K.-Y. Fu, D. P. Andersson, M. Salehpour, A. Thorell, M. Rydén & K. L. Spalding Fuente: Nature Medicine volume 25, pages1385–1389 (2019) Adipose lipid turnover and long-term changes in body weight
 Muchas personas luchan por mantener su peso bajo control a medida que envejecen. Ahora, una nueva investigación en el Instituto Karolinska en Suecia ha descubierto por qué eso es así: el recambio de lípidos en el tejido adiposo disminuye durante el envejecimiento y facilita el aumento de peso, incluso si no comemos más o hacemos menos ejercicio que antes. El estudio se publica en la revista Nature Medicine.
Muchas personas luchan por mantener su peso bajo control a medida que envejecen. Ahora, una nueva investigación en el Instituto Karolinska en Suecia ha descubierto por qué eso es así: el recambio de lípidos en el tejido adiposo disminuye durante el envejecimiento y facilita el aumento de peso, incluso si no comemos más o hacemos menos ejercicio que antes. El estudio se publica en la revista Nature Medicine.
Disminuciones en el recambio de lípidos en el tejido adiposo
Los científicos estudiaron las células grasas en 54 hombres y mujeres durante un período promedio de 13 años. En ese tiempo, todos los sujetos, independientemente de si ganaron o perdieron peso, mostraron disminuciones en el recambio de lípidos en el tejido adiposo, que es la velocidad a la que se eliminan y almacenan los lípidos (o grasas) en las células adiposas.
Los que no compensaron eso comiendo menos calorías aumentaron de peso en un promedio del 20 por ciento, según el estudio que se realizó en colaboración con investigadores de la Universidad de Uppsala en Suecia y la Universidad de Lyon en Francia.
Los investigadores también examinaron la renovación de lípidos en 41 mujeres que se sometieron a cirugía bariátrica y cómo la tasa de renovación de lípidos afectó su capacidad para mantener el peso fuera de cuatro a siete años después de la cirugía. El resultado mostró que solo aquellos que tenían una tasa baja antes de la cirugía lograron aumentar su volumen de lípidos y mantener su pérdida de peso. Los investigadores creen que estas personas pueden haber tenido más espacio para aumentar su volumen de lípidos que aquellos que ya tuvieron una cirugía previa de alto nivel.
“Los resultados indican por primera vez que los procesos en nuestro tejido graso regulan los cambios en el peso corporal durante el envejecimiento de una manera que es independiente de otros factores”, dice Peter Arner, profesor del Departamento de Medicina en Huddinge en el Instituto Karolinska y uno de Los principales autores del estudio. “Esto podría abrir nuevas formas de tratar la obesidad”.
Estudios anteriores han demostrado que una forma de acelerar el recambio de lípidos en el tejido adiposo es hacer más ejercicio. Esta nueva investigación respalda esa noción e indica además que el resultado a largo plazo de la cirugía para bajar de peso mejoraría si se combina con una mayor actividad física.
“La obesidad y las enfermedades relacionadas con la obesidad se han convertido en un problema global”, dice Kirsty Spalding, investigadora principal del Departamento de Biología Celular y Molecular del Instituto Karolinska y otra de las principales autoras del estudio. “Comprender la dinámica de los lípidos y lo que regula el tamaño de la masa grasa en humanos nunca ha sido más relevante”.
Fecha:14/9/2019
Fuente: IntraMed
https://www.intramed.net/contenidover.asp?contenidoid=94870
Son factores infravalorados pero potencialmente modificables
Autor: Robert M. Sargis, Rebecca A. Simmons Fuente: Diabetologia Environmental neglect: endocrine disruptors as underappreciated but potentially modifiable diabetes risk factors
 Negligencia ambiental: disruptores endócrinos como factores de riesgo de diabetes infravalorados pero potencialmente modificables
Negligencia ambiental: disruptores endócrinos como factores de riesgo de diabetes infravalorados pero potencialmente modificables
La prevalencia de diabetes tipo 2 está aumentando dramáticamente en todo el mundo, imponiendo un costo enorme para las personas y los sistemas de salud. Revertir estas tendencias requiere enfoques integrales para abordar los factores de riesgo de diabetes clásicos y emergentes.
Recientemente, los tóxicos ambientales que actúan como químicos disruptores endocrinos (EDC) han surgido como nuevos factores de riesgo de enfermedad metabólica.
Los EDC implicados en la patogénesis de la diabetes incluyen diversas moléculas inorgánicas y orgánicas de origen natural y sintético, que incluyen arsénico, bisfenol A, ftalatos, bifenilos policlorados y pesticidas organoclorados.
Fuentes de EDC. Se ha relacionado una amplia gama de productos químicos de diversas fuentes con la disfunción metabólica en estudios basados en células, animales y epidemiológicos. Estos EDC que alteran el metabolismo incluyen compuestos tanto inorgánicos como orgánicos de origen natural y sintético. Los humanos están expuestos a través del uso, la producción y la difusión ambiental de estos productos químicos en la producción de alimentos, la actividad industrial y el cuidado personal y del hogar, así como a través de la atención médica.
De hecho, la evidencia implica exposiciones a EDC a lo largo de la vida en la disfunción metabólica; Además, las ventanas de desarrollo específicas exhiben una mayor sensibilidad a la alteración metabólica inducida por EDC, con posibles impactos entre generaciones.
Es importante destacar que las exposiciones diferenciales a EDC diabetógenos probablemente también contribuyan a las disparidades raciales / étnicas y económicas.
A pesar de estos vínculos emergentes, las guías de práctica clínica no abordan este factor de riesgo de diabetes poco apreciado. Los enfoques integrales para detener la marea de diabetes deben incluir esfuerzos para abordar sus factores ambientales.
Fecha:22/9/2019
Fuente:IntraMed
https://www.intramed.net/contenidover.asp?contenidoid=94887&fuente=inews&utm_source=inews&uid=445164
 Una mayor ingesta de alimentos ultraprocesados (por ejemplo, bocadillos envasados) se asocia con un mayor riesgo de diabetes tipo 2, según un estudio prospectivo en JAMA Internal Medicine.
Una mayor ingesta de alimentos ultraprocesados (por ejemplo, bocadillos envasados) se asocia con un mayor riesgo de diabetes tipo 2, según un estudio prospectivo en JAMA Internal Medicine.
Autor: Bernard Srour, PharmD, MPH, PhD; Léopold K. Fezeu, MD, Emmanuelle Kesse-Guyot, MSc, PhD1; et al Fuente: JAMA Intern Med. Published online December 16, 2019. doi:https://doi.org/10.1001/jamainternmed.2019.5942 Ultraprocessed Food Consumption and Risk of Type 2 Diabetes Among Participants of the NutriNet-Santé Prospective Cohort
Más de 100.000 adultos franceses completaron una serie de cuestionarios de recuerdo dietético de 24 horas durante un período de 2 años. Durante una mediana de seguimiento de 6 años, aproximadamente 820 participantes fueron diagnosticados con diabetes tipo 2.
Después de ajustar el índice de masa corporal, la actividad física y otros factores de confusión, los participantes que comieron más alimentos ultraprocesados tenían un mayor riesgo de diabetes.
En particular, el riesgo aumentó en un 13% con cada aumento del 10% en la proporción de la dieta que comprende alimentos ultraprocesados.
Los autores señalan que en estudios anteriores, los alimentos ultraprocesados se han relacionado con un mayor riesgo de cáncer, enfermedades cardiovasculares y mortalidad.
Puntos clave
-Pregunta
¿El consumo de alimentos ultraprocesados está asociado con el riesgo de desarrollar diabetes tipo 2 (T2D)?
-Hallazgos
Este estudio prospectivo observacional de 104,707 participantes encontró que una mayor proporción de alimentos ultraprocesados en la dieta se asociaba con un mayor riesgo de T2D.
Lo que significa que la ingesta de alimentos ultraprocesados es un factor modificable que puede desempeñar un papel en la etiología de T2D.
Las autoridades de salud pública de varios países recientemente comenzaron a recomendar privilegiar los alimentos no procesados / mínimamente procesados y limitar el consumo de alimentos ultraprocesados.
Resumen
Importancia
Los alimentos ultraprocesados (UPF) están muy extendidos en las dietas occidentales. Su consumo se ha asociado en estudios prospectivos recientes con un mayor riesgo de mortalidad por todas las causas y enfermedades crónicas como el cáncer, enfermedades cardiovasculares, hipertensión y dislipidemia; sin embargo, faltan datos sobre la diabetes.
Objetivo
Evaluar las asociaciones entre el consumo de UPF y el riesgo de diabetes tipo 2 (T2D).
Diseño, entorno y participantes
En este estudio de cohorte prospectivo basado en la población, se incluyeron 104707 participantes de 18 años o más de la cohorte francesa NutriNet-Santé (2009-2019).
Los datos de ingesta dietética se recolectaron utilizando registros dietéticos repetidos de 24 horas (5,7 por participante en promedio), diseñados para registrar el consumo habitual de los participantes para más de 3500 alimentos diferentes.
Estos se clasificaron según su grado de procesamiento por el sistema de clasificación NOVA.
Principales resultados y medidas
Las asociaciones entre el consumo de UPF y el riesgo de T2D se evaluaron utilizando modelos de riesgo proporcional de Cox multivariables específicos de la causa ajustados por factores de riesgo conocidos (factores sociodemográficos, antropométricos, de estilo de vida, historial médico y factores nutricionales).
Resultados
Se incluyeron un total de 104.707 participantes (21800 [20.8%] hombres y 82907 [79.2%] mujeres).
La edad basal media (DE) de los participantes fue de 42,7 (14,5) años.
Las tasas absolutas de T2D en los consumidores UPF más bajos y más altos fueron 113 y 166 por 100000 personas-año, respectivamente.
El consumo de UPF se asoció con un mayor riesgo de T2D (razón de riesgo [HR] multiajustado para un incremento absoluto de 10 en el porcentaje de UPF en la dieta, 1.15; IC del 95%, 1.06-1.25; mediana de seguimiento, 6.0 años; 582252 persona-años; 821 casos incidentes).
Estos resultados siguieron siendo estadísticamente significativos después del ajuste para varios marcadores de la calidad nutricional de la dieta, para otras comorbilidades metabólicas (HR, 1,13; IC del 95%, 1,03-1,23) y para el cambio de peso (HR, 1,13; IC del 95%, 1,01 -1,27).
La cantidad absoluta de consumo de UPF (gramos por día) se asoció consistentemente con el riesgo de T2D, incluso cuando se ajustó la ingesta de alimentos sin procesar o mínimamente procesada (HR para un aumento de 100 g / d, 1.05; IC 95%, 1.02-1.08).
Discusión
En esta gran cohorte, el consumo de UPF se asoció con un mayor riesgo de diabetes tipo 2.
Hasta donde sabemos, aunque anteriormente se encontró que el consumo de UPF estaba asociado con un mayor riesgo de cáncer, enfermedades cardiovasculares, mortalidad, síntomas depresivos, y trastornos metabólicos (obesidad, hipertensión y dislipidemia), no hubo un estudio epidemiológico prospectivo previo haya evaluado su asociación con el riesgo de diabetes tipo 2.
Se pueden postular varias hipótesis mecanicistas para explicar estos hallazgos. En general, loa UPF generalmente tiene una calidad nutricional más baja porque en promedio es más rica en sodio, energía, grasa, azúcar y menos en fibra y a menudo exhiben un índice glucémico más alto. Varios de estos factores están asociados con la diabetes tipo 2 con diferentes niveles de consenso.
Muchos grupos de alimentos, en su mayoría ultraprocesados (p. ej., carne procesada y bebidas azucaradas azucaradas) son factores de riesgo T2D reconocidos. Las bebidas azucaradas pueden afectar la salud metabólica por varias vías mecánicas que aún se debaten actualmente.
Consistentemente, en un ensayo clínico aleatorizado de 1 mes, una dieta ultraprocesada frente a una no procesada condujo a un aumento de la ingesta de energía, que estaba altamente correlacionada con el aumento de peso.
Es de destacar que el equilibrio energético y el sobrepeso están asociados con el riesgo de T2D. Sin embargo, esto no podría haber explicado por completo las asociaciones observadas porque nuestros modelos se ajustaron para el IMC y el cambio de peso.
Además, los grandes consumidores de UPF en nuestra población tenían menores consumos de granos enteros, frutas y verduras, lo que se recomienda en la prevención de la diabetes tipo 2, de acuerdo con nuestro hallazgo de menor riesgo de diabetes tipo 2 en los consumidores más altos de alimentos mínimamente / sin procesar.
Sin embargo, nuestros análisis mostraron que la asociación de riesgo UPF-T2D no se explicaba completamente por el menor consumo simultáneo de alimentos sin procesar / mínimamente procesados.
Además, la asociación de riesgo UPF-T2D se ajustó para la calidad general de la dieta y la ingesta de energía, y se mantuvo significativa en nuestros modelos después de un ajuste adicional para una amplia gama de factores dietéticos. Por lo tanto, estos factores no explicaron completamente las asociaciones observadas.
Conclusiones y relevancia
En este gran estudio prospectivo observacional, una mayor proporción de UPF en la dieta se asoció con un mayor riesgo de diabetes tipo 2.
Aunque estos resultados necesitan ser confirmados en otras poblaciones y entornos, proporcionan evidencia para apoyar los esfuerzos de las autoridades de salud pública para recomendar limitar el consumo de UPF.
Fecha: 19/12/2019
https://www.intramed.net/contenidover.asp?contenidoid=95282&fuente=inews&utm_source=inews&uid=445164
 Desde su nacimiento, la naturaleza ha sentenciado a los humanos a una muerte inevitable. El instrumento de ejecución es el proceso de envejecimiento. He aquí tres hipótesis sobre cómo y por qué envejecemos.
Desde su nacimiento, la naturaleza ha sentenciado a los humanos a una muerte inevitable. El instrumento de ejecución es el proceso de envejecimiento. He aquí tres hipótesis sobre cómo y por qué envejecemos.
Según las nociones científicas modernas que recogía Alexander G. Trubitsyn, del Instituto de Biología de la Academia de Ciencias de Rusia, en el número de noviembre pasado de Current Aging Science, solo habría dos causas fundamentales del envejecimiento: el daño fisiológico estocástico (aleatorio, azaroso) o la activación de un programa genético especial. Los experimentos confirman que las infecciones producen toxinas, que las mitocondrias generan especies reactivas de oxígeno (ROS) que causan mutaciones en el ADN nuclear y mitocondrial, que se producen errores en los procesos de reduplicación, transcripción y traducción del ADN, que la peroxidación de lípidos ocurre en las membranas, que hay glucólisis no enzimática y entrecruzamiento de moléculas, y más. Todo esto se acumula con el tiempo. Casi todos los experimentos destinados a aumentar la longevidad máxima de los animales, fallidos en su mayor parte, se reducen en última instancia a métodos que implican la prevención o restauración de tales daños.
A juicio de Trubitsyn, esto indicaría que el concepto de acumulación de daños fisiológicos estocásticos es incorrecto y, por lo tanto, habría que respaldar el concepto alternativo de envejecimiento genéticamente programado y las actuaciones sobre los genes. Tal enfoque ha tenido cierto éxito en animales, pero se ha visto inadecuado en los humanos debido a sus peligrosos efectos secundarios. Para el biólogo ruso los procesos estocásticos destructivos serían el mecanismo de ejecución del programa de envejecimiento. Dicho programa estaría regulado por un reloj especial de envejecimiento bioenergético que establecería la longevidad máxima específica de cada especie. Se entendería así “el efecto de alargamiento de la vida bajo restricción calórica (RC) y numerosos factores miméticos” de ese ayuno. “Nos da la oportunidad de entender por qué un murciélago vive diez veces más que un animal terrestre de tamaño similar”, así como la asombrosa longevidad de la rata topo (Heterocephalus glaber) en comparación con un ratón doméstico, la insignificante senescencia de algunas especies y por qué las células cancerosas son inmortales, entre otros fenómenos.
Vuelcos degenerativos
Ese reloj vital tendría tres momentos cruciales, según publicaba en diciembre pasado en Nature Medicine un equipo internacional dirigido por Benoit Lehallier y Tony Wyss-Coray, de la Universidad de Stanford en California: hacia los 34, 60 y 78 años el organismo experimentaría una especie de cambio de marcha sustancial. El envejecimiento no sería así un proceso largo y continuo con velocidad constante, sino que sufriría varios frenazos o declives degenerativos.
El equipo analizó datos del plasma sanguíneo de 4.263 personas de 18 a 95 años, en concreto de unas 3.000 proteínas diferentes que actúan como una instantánea de lo que sucede en el cuerpo: de ellas, observaron que 1.379 varían con la edad. Si bien los niveles de estas proteínas a menudo permanecen relativamente constantes, se hallaron grandes cambios en las lecturas de muchas proteínas en torno a la madurez (34 años), la mediana edad tardía (60 años) y la vejez (78 años). No está muy claro por qué se dan tales cadencias, pero los vínculos entre envejecimiento y proteínas sanguíneas pueden ayudar a establecer escalas de deterioro: “Hemos sabido durante mucho tiempo que ciertas proteínas en la sangre brindan información sobre la salud de una persona: lipoproteínas para la salud cardiovascular, por ejemplo”, dice el neurólogo Tony Wyss-Coray, del Centro de Investigación de Alzheimer de Stanford. “Pero no se había visto antes que tantos niveles de proteínas diferentes, aproximadamente un tercio de las que observamos, cambien notablemente con la edad”.
Después seleccionaron un conjunto de 373 proteínas que podrían usarse para predecir la edad de alguien con un margen de tres años más o menos. Cuando este sistema fallaba y predecía por ejemplo una edad demasiado joven para la real, significaba la excelente salud del sujeto: su edad cronológica no coincidía con su edad biológica o plasmática. Confirmaron también otra sospecha histórica: los hombres y las mujeres envejecen de manera diferente. De las 1.379 proteínas que cambiaban con la edad, 895 (casi dos tercios) eran significativamente más predictivas para un sexo que para el otro. Los autores advierten de que se trata de hallazgos incipientes, aún sin aplicación clínica, y que llevará mucho trabajo convertir estas proteínas en marcadores válidos para calibrar la velocidad del envejecimiento celular.
Un proceso no sistémico
En esta misma línea, otro equipo también de la Universidad de Stanford publica este mes en Nature Medicine que, así como las personas tienen un genotipo individual, también tendrían un senotipo (ageotype), una combinación de cambios moleculares y fisiológicos. Un varón de 50 años puede tener el metabolismo de un adolescente y otro de 45 puede padecer ya diabetes de tipo 2, pero con un sistema inmune fuerte, en función de múltiples factores genéticos, aleatorios y de estilo de vida; el envejecimiento no sería sistémico. “Todo el cuerpo envejece -explica Michael Snyder, director del estudio-, pero en un individuo determinado algunos sistemas envejecen más rápido o más lento que otros. Una persona es cardio-senescente, otra metabólico-senescente y otra inmuno-senescente”, como lo demuestran los cambios a lo largo del tiempo en casi 100 moléculas clave que juegan un papel en esos sistemas. “Hay bastante diferencia en cómo las personas experimentan el envejecimiento a nivel molecular”. Para observarlo analizaron a 43 personas sanas de entre 34 y 68 años al menos cinco veces durante dos años (midieron 10.343 genes, 306 proteínas sanguíneas, 722 metabolitos y 6.909 microbios). Así determinaron cuatro rutas de envejecimiento: metabólica, inmune, hepática y nefrótica. Los metabólico-senescentes por ejemplo, pueden tener mayor riesgo de diabetes o signos de hemoglobina A1c elevada; y los inmuno-senescentes pueden generar altos niveles de marcadores inflamatorios.
“Las diferencias en el envejecimiento entre personas sanas y resistentes a la insulina es algo que no se había visto antes”, afirma Snyder. “En general, encontramos que había alrededor de 10 moléculas que diferían significativamente entre las personas sensibles a la insulina y las resistentes a la insulina a medida que envejecían”. Muchos de esos marcadores estaban involucrados en la función inmune y la inflamación.
Si el envejecimiento es único e intransferible, el senotipo de un individuo podría conducir a intervenciones más precisas. Los cardiólogos, por ejemplo, podrían beneficiarse del control estricto del colesterol, los ECG periódicos y la detección de fibrilación auricular. En el periodo de estudio, los investigadores presenciaron cómo algunos marcadores seniles mejoraban con cambios saludables en el estilo de vida. De hecho, 15 personas se volvieron biológicamente más jóvenes durante el ensayo. La identificación de esos talones de Aquiles fisiológicos abre la puerta a intervenciones en ejercicio, dieta o farmacológicas. Idealmente, un hombre de 50 podría tener un riñón de 60 años y un corazón de 40: una mayor atención renal mejoraría su salud sistémica. “El senotipo es más que una etiqueta; puede ayudar a las personas a concentrarse en los factores de riesgo para la salud y encontrar las áreas en las que es más probable que tengan problemas en el futuro”, añade Snyder. “Nuestro estudio muestra que es posible envejecer mejor”.
José Ramón Zárate Covo
Fecha:20/1/2020
Fuente: Diario Médico, España.
https://www.diariomedico.com/opiniones/el-escaner/envejecimiento-un-reloj-tres-declives-y-cuatro-senotipos.html
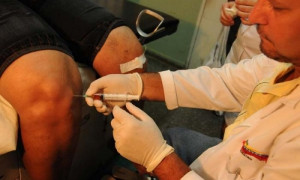 En lo que podría ser un paso adelante hacia una cura para la diabetes tipo 1, los investigadores afirman haber desarrollado un método a gran escala para convertir células embrionarias humanas en células beta totalmente funcionales capaces de producir insulina.
En lo que podría ser un paso adelante hacia una cura para la diabetes tipo 1, los investigadores afirman haber desarrollado un método a gran escala para convertir células embrionarias humanas en células beta totalmente funcionales capaces de producir insulina.
La diabetes tipo 1, un trastorno autoinmune que afecta a más de tres millones de estadounidenses, se caracteriza porque el cuerpo destruye sus propias células beta pancreáticas, que son las productoras de la insulina. Sin insulina, que se necesita para convertir la comida en energía, la regulación del azúcar en la sangre se sale de control de forma peligrosa.
Actualmente, las personas con diabetes tipo 1 necesitan inyecciones diarias de insulina para mantener el control del azúcar en sangre. Pero “las inyecciones de insulina no curan la enfermedad”, señaló el coautor del estudio, Douglas Melton, de la Universidad de Harvard. Los pacientes son vulnerables a cambios metabólicos que pueden provocar complicaciones graves, como ceguera y la pérdida de extremidades, señaló esta semana en una teleconferencia.
“Deseábamos reemplazar las inyecciones de insulina con la solución de la naturaleza misma, la célula beta pancreática”, comentó Melton. Ahora, “reportamos la capacidad de producir cientos de millones de esas células”, añadió.
Melton tiene la visión de que, al final, un paquete de células beta del tamaño de una tarjeta se podrá trasplantar con seguridad en un paciente de diabetes y dejarse implantado un año o más, antes de que deba ser reemplazado.
Pero entre ese momento y la actualidad, se deben realizar ensayos en humanos, un proyecto que Melton cree que podría comenzar en unos tres años.
Si esa investigación aporta resultados, los hallazgos del equipo de Harvard podrían convertirse en un hito en el esfuerzo de varias décadas por hacer cumplir la promesa de la investigación con células madre como una forma de acceder a nuevos tratamientos para todo tipo de enfermedades.
Melton, codirector del Instituto de Células Madre de Harvard, describió su trabajo como una “cruzada personal”, dado que tiene dos hijos con diabetes tipo 1.
Melton y sus colaboradores describieron los resultados recientes en la edición del 9 de octubre de la revista Cell.
Las células madre son en esencia células no diferenciadas a las que se puede inducir para que se conviertan en células especializadas específicas de un tejido u órgano, según los Institutos Nacionales de la Salud de EE. UU.
En algunos casos, esas células se extraen del tejido embrionario. Una alternativa es la posibilidad de derivar células madre de células adultas antes de la especialización, que entonces se reprograman para que vuelvan a un estado no diferenciado. Se conocen como células madre pluripotentes inducidas.
Dado que el estudio actual se inició antes de la innovación de las células madre pluripotentes inducidas, Milton dijo que su equipo llevó a cabo el trabajo usando células madre embrionarias. Sin embargo, dijo que la capacidad recién encontrada de generar grandes cantidades de células beta funcionará usando cualquiera de los dos tipos.
Las personas sin diabetes tienen en promedio mil millones de células beta, pero en realidad se necesitan apenas alrededor de 150 millones para realizar su función, comentó Melton. Producir esa cantidad ya no es un problema, según los investigadores.
Las células beta inducidas tienen más o menos la misma expresión genética, estructura y función que las células beta humanas que se producen de forma natural, explicaron los autores del estudio. Y las pruebas actuales con animales sugieren que cuando se trasplantan en ratones, no solo controlan la diabetes, sino que la curan.
“Cuando se proveen a un ratón con el sistema inmunitario afectado, podemos curar la diabetes de inmediato, en menos de diez días”, aseguró Melton.
En el futuro, el escollo será replicar ese escenario en animales cuyo sistema inmunitario está sano y en guardia. Es posible que la activación de una respuesta inmunitaria automática pueda detener la curación, dijeron los científicos.
Pero ya se está trabajando para resolver ese problema. Hasta ahora, dijo Melton, “las células han vivido seis meses en los animales. Pero esto todavía está en proceso, así que no sabemos cuánto tiempo sobrevivirán en última instancia”.
Además, los expertos anotan que los hallazgos con animales con frecuencia no se replican en los humanos.
Albert Hwa, director de investigación de descubrimientos de la JDRF, que antes se conocía como la Juvenile Diabetes Research Foundation, afirmó que los resultados del equipo hasta la fecha son un “hito importante”.
“Siempre hemos sabido del potencial de la investigación con células madre para producir este tipo de resultado”, comentó. “Una de las promesas de la investigación con células madre ha sido la medicina regenerativa para reemplazar órganos o tejidos con el fin de curar enfermedades. Y este es un ejemplo de esa promesa. Así que es algo muy significativo”.
Hwa añadió que en la diabetes “permitir el acceso fácil a este tipo de producción celular probablemente tenga un impacto potentísimo en el tratamiento en el futuro”.
Más información
Para más información sobre la diabetes, visite la Asociación Americana de la Diabetes (American Diabetes Association).
JUEVES, 9 de octubre de 2014 (HealthDay News) –
Fuente: http://www.healthfinder.gov/news/newsstory2.aspx?Docid=692619&source=govdelivery&utm_medium=email&utm_source=govdelivery
Durante los últimos 40 años la región de Latinoamérica ha sufrido una transición en la que se ha cambiado de ser un área con una población de bajo peso a una con sobrepeso y presencia de desnutrición. ¿Qué futuro espera a una región donde más de la mitad de las mujeres tienen sobrepeso u obesidad? ¿Qué hacen países como Chile y México en los que este problema afecta a dos tercios de las mujeres y más de la mitad de los hombres? Tras un análisis exhaustivo de las probables causas y soluciones para la obesidad en Latinoamérica, publicada en la revista Obesity Reviews, los autores hacen una propuesta de mercado: Aumentar el precio de los alimentos menos saludables y bajar el de los saludables.[1]
 Los hábitos alimenticios más recientes en Latinoamérica y sus consecuencias en la salud de la población fueron a analizados por Barry M. Popkin, Ph. D, profesor de nutrición, de la University of North Carolina, en Chapel Hill, Estados Unidos, y Thomas Reardon, del Departamento de Agricultura, Alimentación y Economía de los Recursos, de la Michigan State University, en East Lansing, Estados Unidos.
Los hábitos alimenticios más recientes en Latinoamérica y sus consecuencias en la salud de la población fueron a analizados por Barry M. Popkin, Ph. D, profesor de nutrición, de la University of North Carolina, en Chapel Hill, Estados Unidos, y Thomas Reardon, del Departamento de Agricultura, Alimentación y Economía de los Recursos, de la Michigan State University, en East Lansing, Estados Unidos.
Para el estudio, financiado por la Organización de las Naciones Unidas para la Alimentación y la Agricultura (FAO) y National Institutes of Health, de los Estados Unidos, Popkin y Reardon dedicaron un año a revisar evidencias mediante un análisis que publican en un informe de 36 páginas.
Según sostienen los autores, los cambios de dieta y sus consecuencias sobre la salud han ocurrido en paralelo, y en una causalidad de dos vías, con cambios en el sistema de producción y transporte de alimentos.
“Por la forma que se está alimentando, Latinoamérica va a ver en la próxima década mucha más gente enferma, enfrentando muerte temprana y discapacidad”, dijo a Medscape en Español Popkin, académico que estudia los cambios dinámicos en la ingesta dietética y los patrones de actividad física y las tendencias en torno a la obesidad y otras enfermedades no transmisibles relacionadas con la nutrición, y quien desarrolló el concepto de transición nutricional.[2]
Aumento en el índice de masa corporal
Si, como muestra el informe, 56,11% de las mujeres latinoamericanas padecen sobrepeso u obesidad, el mayor impacto será a futuro; ya que esta cifra aumenta aproximadamente 1% cada año.
“Es muy importante poner sobre la mesa la importancia de la obesidad en la mujer y la primera infancia, grupos vulnerables y de alta importancia epidemiológica”, destaca la Dra. Irina Kovalskys, investigadora y pediatra especialista en nutrición, quien no participó del estudio. “En la mujer existe lo que se llama transmisión transgeneracional, madres con sobrepeso van a tener mayor riesgo de tener hijos con peso alto o bajo al nacer, y ambos son factores de riesgo para síndrome metabólico y obesidad. Si nace una niña, habrá una transmisión generacional del problema”.
El análisis histórico muestra que, en México, el sobrepeso y la obesidad surgieron antes de que en otras zonas y en los últimos 20 años aumentó sensiblemente. En Brasil, donde los datos del siglo XX muestran poco sobrepeso y obesidad, también hubo grandes aumentos recientes.
Las consecuencias futuras no se limitarían a lo esperado por el aumento en el índice de masa corporal (IMC). Los autores encontraron que, en muchos países, en los últimos 20 años, la obesidad central (circunferencia abdominal) creció aun sin cambio en el IMC. Y estudios de Estados Unidos sugieren que por cada nivel de IMC arriba de 22, el riesgo de diabetes es mayor para latinos que para caucásicos no hispanos.
La situación que los autores documentan en Latinoamérica es aún más compleja, por la doble carga de obesidad y desnutrición, incluso dentro de la misma vivienda. En 10% de los hogares hay jóvenes de talla baja y madres con sobrepeso u obesidad. Fuera de Haití y Guyana, casi no hay casi desnutrición aguda, pero la talla baja relacionada con alimentación infantil deficiente es alta, alcanza 16% en los preescolares de la región, teniendo niveles más altos en Bolivia, Guatemala, Guyana, Haití, Honduras y Nicaragua (donde alcanza a 20% de los preescolares). El sobrepeso también se expande entre los niños, 9,3% de los chilenos y 9,8 de los mexicanos menores de 5 años lo padecen.
¿Qué comemos?
En forma general, se evidencia una disminución en el consumo de carbohidratos y aumento de grasas. Latinoamérica consume más del triple de azúcar agregada que lo recomendado por la Organización Mundial de la Salud (OMS), siendo bebidas la principal fuente en niños, adolescentes y jóvenes. Tres de los 5 mayores consumidores de bebidas endulzadas están en la región (México, Argentina y Chile).
Ningún país se acerca al objetivo de 5 a 7 frutas o vegetales diarias y las legumbres representan menos del 5% o 10% de la energía consumida. Según los autores, no hay datos confiables sobre el consumo de granos en la región.
En México y Brasil, los aperitivos (snacks) están documentados como un elemento crítico de la alimentación no saludable. En los brasileños mayores de 10 años, 21% de la energía diaria provienen de aperitivos. La denominada “comida chatarra” es un éxito en ventas, sobre todo en México: 58 gramos per cápita por día, casi cuatro veces más que en Colombia (16 g per cápita por día).
El análisis temporal muestra que la dieta de la región comenzó a cambiar en los años ochenta y las alteraciones se aceleraron en las décadas siguientes. Latinoamérica consume en forma creciente alimentos poco saludables y de bajo valor nutricional, bebidas azucaradas y aperitivos, y esto se da de forma simultánea al aumento en las comidas fuera de casa. “En las escuelas, en los supermercados, en los negocios de conveniencia, en la calle, en todos lados se ven comidas ultraprocesadas y eso va cambiando la forma que la gente come”, remarcó Popkin.
El informe profundiza y rastrea las causas en la evolución de los supermercados, las cadenas extranjeras y locales de comida rápida y los cambios logísticos. Según los autores, estos cambios en el sistema de abastecimiento de alimentos junto a la disminución de la actividad física, condujeron a los altos niveles de obesidad a todas las edades que se observan hoy.
 “El artículo aporta gran cantidad de datos para estimar la ingesta poblacional y una minuciosa descripción que abarca desde la producción y aprovisionamiento de alimentos básicos y sus extractos artificiales, hasta su llegada al comercio minorista”, como comentario para Medscape en Español el Dr. Julio C. Montero, presidente de la Sociedad Argentina de Obesidad y Trastornos Alimentarios, quien no participó en el estudio.
“El artículo aporta gran cantidad de datos para estimar la ingesta poblacional y una minuciosa descripción que abarca desde la producción y aprovisionamiento de alimentos básicos y sus extractos artificiales, hasta su llegada al comercio minorista”, como comentario para Medscape en Español el Dr. Julio C. Montero, presidente de la Sociedad Argentina de Obesidad y Trastornos Alimentarios, quien no participó en el estudio.
“Por corresponder a diversidad de etnias, culturas, sociedades y estilos de vida con notables diferencias entre ellas, dichos datos, aplican a la confirmación general de algunas asociaciones conocidas, que vinculan calidad alimentaria decreciente con el desarrollo de las así llamadas ‘enfermedades de la transición nutricional’”.
Sin embargo, el Dr. Montero marca lo que falta en el cuadro: “Esta exhaustiva descripción de la cadena de producción-comercialización es la que posibilita el consumo, pero no contribuye a explicar las bases biológicas que lo impulsan. Introduce una línea divisoria entre componentes facilitadores (disponibilidad, precio, mercadotecnia, valor sociocultural) y causales reales del cambio alimentario inconveniente”.
Entre las causas, el Dr. Montero destaca un aspecto no considerado en el trabajo, el papel de las señales químicas engendradas por efecto de la combinación de nutrientes, alimentos y aditivos. “La escasez de datos sobre el conjunto de sustancias agregadas a la alimentación, aditivos e ingredientes, circunscribe sus efectos indeseables solo al exceso y al déficit, tanto de nutrientes como de comidas. Así, queda diluido el importante capítulo de los disruptores químicos que —sin función de nutrición conocida— son incorporados tanto a alimentos naturales como a los comestibles artificiales. Estos agregados, no exentos de efectos sobre funciones y tejidos, constituyen uno de los criterios fundamentales en que se basa el modelo de perfil de nutrientes de la OPS [Organización Panamericana de la Salud]/OMS y la justificación del sistema NOVA”.
El sistema NOVA comprende 4 grupos de alimentos separados según la naturaleza del alimento, el grado de procesamiento y la finalidad del mismo:
-Alimentos de origen animal o vegetal sin procesar o mínimamente procesados.
-Ingredientes culinarios procesados.
-Alimentos procesados.
-Productos ultraprocesados.
Recopilación exhaustiva y aún incompleta de datos en la región
Los datos son, como siempre para la región, incompletos. “En Argentina”, ejemplifica la Dra. Kovalskys “la Encuesta Nacional de Salud y Nutrición es del año 2005 y desde hacía 40 años que no se hacía. Ahora se está planeando repetir para 2018 – 2019″.
México es el único país de la región que obtuvo información de la dieta en sus estudios nacionales (1988, 1999, 2006, 2007, 2012) y, aunque los primeros se perdieron, el resto permite entender los cambios en el tiempo. La falta de información fue contrarrestada por los autores mediante la utilización de balances de la FAO, relacionados con la producción y datos de tendencias de ventas (Euromonitor International Passport database) que, aunque superiores al consumo real, permiten comparar categorías.
“Hay bastante diferencia entre estimar y medir, especialmente entre países que responden a identidades culturales muy diferentes”, añade la Dra. Kovalskys. Como coordinadora del Comité de Salud, Nutrición y Calidad de vida del International Life Sciences Institute Argentina, en Buenos Aires, Argentina, la Dra. Kovalskys es primera autora de un estudio sobre las principales fuentes de energía en adolescentes y adultos de Argentina, Chile, Perú, Brasil, Colombia, Ecuador, Costa Rica y Venezuela, de próxima publicación en Public Health Nutrition.[3]
“Dos regiones pueden ser similares en ingesta de macronutrientes, pero presentar grandes diferencias en los grupos de alimentación. La identidad cultural es muy importante a la hora de planear actividades de salud pública y la manera de educar para aumentar el consumo de alimentos más saludables”.
En este trabajo, donde se realizaron entrevistas a 9.218 personas, los autores encontraron evidencias de tal variabilidad cultural. Si bien la población estudiada obtenía el 2,44% del total de la energía de legumbres, este valor era más del doble en Costa Rica y menos de una décima parte de eso en Argentina.
Propuestas de soluciones
“Dejamos el control de nuestra alimentación en las empresas”, reflexiona Popkin. “No son diabólicas, solo quieren hacer dinero, pero saben cómo manipularnos, con los colores y sabores que nos gustan. El lado malo es que lo hacen con comidas que no son saludables”.
Para intentar que la gente tenga dietas más saludables, Popkin cuenta con que los gobiernos que tomen las riendas en regular y hagan los cambios necesarios para que, de alguna manera, la comida saludable sea más económica y que la más procesada, que hoy es barata, sea más cara. Reglamentaciones y presión ciudadana para actuar sobre la industria son, a su juicio, es la manera de modificar este camino.
La comida procesada, envasada y saludable es el objetivo deseable para Popkin. Pero analiza la situación actual y agrega: “Latinoamérica está liderando el mundo. Hay países que están a la vanguardia en la demanda de soluciones, sea a través de impuestos y controles de mercadotecnia”.
El estudio presenta a México y Chile como líderes regionales, aplaude la decisión de México de aumentar sensiblemente el valor de los impuestos a las bebidas endulzadas y alimentos no esenciales, y del gobierno chileno en relación la mercadotecnia para niños en alimentos procesados y bebidas ricas en azúcar agregada, sodio y grasas saturadas, y en el sistema de etiquetado. “Brasil está tratando de etiquetar comida no saludable; si lo consigue será una revolución”, se entusiasma Popkin.
En el trabajo, se reconoce que no existen aun evaluaciones a largo plazo de estas medidas en la lucha contra sobre la obesidad y se especula que los controles de mercadotecnia serían, como ya lo mostró el tabaco, un camino necesario para transitar, pero no la solución.
Los autores descreen también del “retroceso” a dietas tradicionales dominadas por alimentos no procesados o moderadamente procesados “porque, además de enfrentar industrias poderosas, iría en contra de la conveniencia de la vida actual de los consumidores”. A Popkin le interesa más discutir cómo llegar a la tercera fase de la transición: la industrialización de alternativas saludables.
El papel de los médicos
“El artículo crea las condiciones para que el médico y el nutricionista asistencial demanden la sustitución de intervenciones viejas y fracasadas por nuevos paradigmas para la prescripción de un modelo de alimentación saludable”, dice el Dr. Montero. Como docente universitario en las Universidad de Buenos Aires y la Universidad Católica Argentina, en Buenos Aires, Argentina, agrega: “Deberían revisarse los conceptos nutricionales transmitidos en las materias básicas de la carrera de medicina y de nutrición, hoy están impregnadas de tendencias y expresiones desactualizadas. Y no solo que la clase médica, desde las autoridades del sistema de salud debería buscarse una coincidencia de criterios y mensajes para incluir a profesionales de la salud, sociedades científicas, docentes, referentes sociales y al sector empresarial de alimentación”.
“Creo que las facultades de medicina de Latinoamérica están reaccionando demasiado lentamente”, coincide Popkin. Los expertos en salud pública y las sociedades médicas tratan de promover cambios, pero las facultades siguen el modelo médico antiguo. Entrenar en alimentación saludable no está en la curricula. Eso tendrá que cambiar”.
Popkin, el Dr. Montero y Dra. Kovalskys han declarado no tener ningún conflicto de interés económico pertinente. El estudio ELANS, dirigido por la Dra. Kovaskys fue apoyado por diez entidades académicas y Coca Cola Company sin intervención en el diseño, evaluación ni publicación de los resultados.
Referencias
Popkin BM, Reardon T. Obesity and the food system transformation in Latin America. Obes Rev. 24 Abr 2018. doi: 10.1111/obr.12694. PMID: 29691969. Artículo
Nutrition Transition Program. The Nutrition Transition. Disponnible en: http://www.cpc.unc.edu/projects/nutrans
Kovalskys I, Fisberg M, Gómez G, Pareja RG, y cols.; ELANS Study Group. Energy intake and food sources of eight Latin American countries: results from the Latin American Study of Nutrition and Health (ELANS). Public Health Nutrition. En prensa. doi:10.1017/S1368980018001222.
Roxana Tabakman 30 de mayo de 2018
Fecha: 4 de junio de 2018
Fuente: Medscape, https://espanol.medscape.com/verarticulo/5902752?nlid=122558_4001&src=WNL_esmdpls_180604_mscpedit_gen&uac=120961CT&impid=1649189&faf=1#vp_1










Los lectores comentan