 Está bien establecida la estrecha asociación entre el sobrepeso, la obesidad y un mayor riesgo para contraer varios tipos de cáncer, entre ellos, el de endometrio, el de mama posmenopáusico, cáncer colorrectal, de vesícula biliar, así como carcinomas de páncreas, riñón y de tiroides. Una investigación clave señala la asociación del exceso de peso con el 14 % de todas las muertes por carcinomas en los hombres y con 20 % entre las mujeres. Leer más…
Está bien establecida la estrecha asociación entre el sobrepeso, la obesidad y un mayor riesgo para contraer varios tipos de cáncer, entre ellos, el de endometrio, el de mama posmenopáusico, cáncer colorrectal, de vesícula biliar, así como carcinomas de páncreas, riñón y de tiroides. Una investigación clave señala la asociación del exceso de peso con el 14 % de todas las muertes por carcinomas en los hombres y con 20 % entre las mujeres. Leer más…
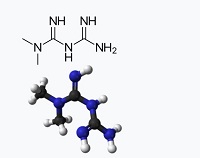 La metformina, fármaco económico y seguro, ha demostrado mejorar el pronóstico de varios tipos de cánceres. El objetivo de este estudio es revisar los aspectos más relevantes de la relación entre la diabetes mellitus, la metformina y el cáncer. La diabetes mellitus, en especial la tipo 2, se relaciona con algunos cánceres (mama, hígado, páncreas, ginecológico, vejiga, colon y recto), y en el sexo masculino, aumenta su recurrencia y la mortalidad. Leer más…
La metformina, fármaco económico y seguro, ha demostrado mejorar el pronóstico de varios tipos de cánceres. El objetivo de este estudio es revisar los aspectos más relevantes de la relación entre la diabetes mellitus, la metformina y el cáncer. La diabetes mellitus, en especial la tipo 2, se relaciona con algunos cánceres (mama, hígado, páncreas, ginecológico, vejiga, colon y recto), y en el sexo masculino, aumenta su recurrencia y la mortalidad. Leer más…
Matías A. Loewy
 PUNTA DEL ESTE, URY. Sherlock Holmes, el famoso detective creado por el médico Arthur Conan Doyle (1859 – 1930), suele ser celebrado por su aguda capacidad de observación y deducción para la resolución de casos criminales.[1] Y House (Dr. House), el nefrólogo e infectólogo misántropo, posiblemente autista y adicto a las drogas, que protagonizó una serie emitida entre 2004 y 2012, se transformó en algo así como el arquetipo del médico sagaz capaz de diagnosticar aquellas enfermedades en las que nadie piensa.
PUNTA DEL ESTE, URY. Sherlock Holmes, el famoso detective creado por el médico Arthur Conan Doyle (1859 – 1930), suele ser celebrado por su aguda capacidad de observación y deducción para la resolución de casos criminales.[1] Y House (Dr. House), el nefrólogo e infectólogo misántropo, posiblemente autista y adicto a las drogas, que protagonizó una serie emitida entre 2004 y 2012, se transformó en algo así como el arquetipo del médico sagaz capaz de diagnosticar aquellas enfermedades en las que nadie piensa.
Pero para el Dr. Roberto Parodi, profesor de la Cátedra de Clínica Médica y Terapéutica de la Facultad de Ciencias Médicas de la Universidad Nacional de Rosario (Argentina), vicedirector de la carrera de especialización en clínica médica de esa casa de estudios y presidente del Foro de Medicina Clínica Argentina, ambos personajes de ficción también pueden servir para alertar sobre una de las principales causas de error médico: los sesgos cognitivos, aquellas “trampas de la mente” o inclinación por lo general involuntaria e inconsciente a pensar de cierta manera.
Sobre dicho tema expuso en el XI Congreso Latinoamericano de Medicina Interna SOLAMI 2019, que se celebró en esta ciudad del 13 al 16 de marzo.
Se estima que 70% de los errores médicos está en el diagnóstico y no en otros procesos; 10% – 15% de las veces que hacemos diagnósticos nos equivocamos o lo retrasamos. Aunque muchas ocasiones lo atribuimos a la falta de conocimiento, en realidad suelen producirse por errores de razonamiento”.
“Y tanto Sherlock Holmes como House ilustran en algunos casos sobre los sesgos cognitivos que uno puede tener para equivocarse”, comentó el Dr. Parodi a Medscape en Español.
¿Qué frases o conductas de Holmes pueden ser aleccionadoras?
Holmes decía que es un error formular teorías antes de tener todos los hechos recabados. Es un error capital teorizar antes de tener datos. Sin darse cuenta, uno empieza a deformar los hechos para que se ajusten a las teorías, en lugar de ajustar las teorías a los hechos, afirmó en Escándalo en Bohemia.
En efecto, podemos hacer un cierre prematuro del diagnóstico o adaptar la información a la hipótesis diagnóstica que tenemos, deformando los hechos para que encajen en las teorías, cuando debería ser al contrario. Ejemplos de este sesgo son los diagnósticos intuitivos y los ‘empaquetados’, cuando alguien hizo antes el diagnóstico por nosotros.
¿Cuál es el riesgo de teorizar?
Si desde la guardia nos llaman para ver “una embolia de pulmón” o “una neumonía”, la mente ya empieza a jugar trampas. Es un proceso inconsciente. Empezamos a dar más jerarquía a los signos y síntomas que van a favor del diagnóstico que vamos a buscar, o supusimos en primera instancia, y omitimos aquellos que se oponen a él.
Respecto a House, ¿el ‘ojo clínico’ predispone a sesgos?
House usa scripts o guiones de enfermedad derivados de la experiencia previa en algunos diagnósticos instantáneos. Pero también advierte sobre el principio de la navaja de Ockham, fraile franciscano fallecido a mediados del siglo XIV, quien aseguraba que ante varias explicaciones alternativas, la más probable es la más simple.
House refuta que la más simple es la más probable, pero no necesariamente la verdadera. Son sesgos que no tienen que ver con recabar la información, sino en cómo se interpreta. Nuestra mente suele buscar las cosas más probables y por eso creemos que son verdaderas. Pero a veces, si se oye galopar, no son caballos, sino cebras.
¿Es incorrecto que el médico piense primero en el diagnóstico más probable?
Por supuesto. Uno se maneja con la epidemiología y con la probabilidad, porque de otra manera un paciente acudirá con una gastroenteritis y pensaremos en una porfiria. No debería ser así. No hay que salir a buscar de manera antojadiza cebras por el camino, o unicornios, pero tampoco hay que cerrarse a la posibilidad de que el paciente pueda tener algo improbable.
En cuanto a diagnósticos ‘empaquetados’, ¿cuánto influye o condiciona la opinión de un experto en el juicio propio?
Mucho. El peso que tiene la opinión de un maestro, el magister dixit o argumento de autoridad, bloquea el razonamiento y la consideración de una hipótesis alternativa. Si lo dijo el maestro, ¿para qué pensar algo distinto? Nuestra mente empieza a cerrarse y a desechar datos que no encajan con esa afirmación.
Hace un año tuvimos una paciente derivada con un diagnóstico de hepatitis fulminante. Vino el hepatólogo, lo confirmó y recomendó que se transfiriera a un centro de trasplantes. Desde ese momento, todos los diagnósticos diferenciales quedaron “clausurados”, aun cuando había hallazgos inesperados que no coincidían con esa entidad, como, por ejemplo, alteraciones en el electrocardiograma al ingreso.
Finalmente, después de presentar una serie de complicaciones (como sobrecarga hídrica y signos de insuficiencia cardiaca), se descubrió que la paciente tenía miocarditis. Ahí también jugó otro sesgo muy común, la “heurística de anclaje”: uno queda fijado a un diagnóstico y le cuesta despegarse de este.
¿En los errores diagnósticos pueden sumarse varios sesgos cognitivos?
Por supuesto. Cuando era residente de primer año me llamaron de madrugada a la guardia para ver una exacerbación de enfermedad pulmonar obstructiva crónica. El paciente, gran fumador, tenía más falta de aire de lo habitual, poco más de tos; todo parecía encajar. Pero a la mañana siguiente, cuando presenté el caso a los residentes superiores y mostré la placa de tórax, apareció de modo evidente que tenía un neumotórax.
Me pregunté: “¿Cómo no lo vi anoche?”. La reacción inicial ante estas situaciones es flagelarse, pensar que uno es un inepto. Pero hoy puedo analizarlo de otro modo. Además del cansancio por la hora, el paciente venía con un diagnóstico previo empaquetado. Otro sesgo que pudo haber actuado es el sesgo de disponibilidad y apuesta de frecuencia: son mucho más frecuentes las exacerbaciones de enfermedad pulmonar obstructiva crónica que los neumotórax.
Otro sesgo pudo ser la sobreconfianza: creer que uno sabe más de lo que realmente sabe, por lo cual actúa con datos incompletos. Ese exceso de confianza puede ser incluso más alto entre los residentes.
¿En qué medida puede sesgar el diagnóstico el antecedente reciente de otros pacientes?
Nuestra mente cree que aquello que pensamos más rápidamente es más probable. Y eso tiene que ver mucho con las experiencias recientes de enfermedades. Si en la sala un paciente terminó con una hepatitis E, cuando poco después aparezca otro caso de hepatitis es más probable que no se escape pensar en ese virus.
La contrapartida son aquellos diagnósticos que hace mucho no vemos, y al no tenerlos “disponibles”, no los contemplamos de forma rápida y automática. Hace tiempo entró al hospital un hombre accidentado con un petardo [pirotecnia]. El cuadro parecía una infección de piel y partes blandas. Pero cuando vino una residente de primer año, que tomó la guardia de cero y no conocía al paciente, advirtió que en realidad tenía tétanos.
¿Por qué lo omitieron los instructores y médicos más experimentados? Porque hacía 20 años que el hospital no atendía un caso de tétanos. No era un diagnóstico disponible.
¿Por qué pudo darse cuenta la residente?
La explicación sería que un residente de pocos meses tiene pocos scripts o guiones de enfermedades, y para ella está al mismo nivel la infección de piel y partes blandas, que uno ve 10 casos por semana, que el tétanos. Tiene la misma disponibilidad mental para optar por una u otra enfermedad.
¿Cómo juega en los sesgos la relación con los pacientes?
Dentro de todos estos sesgos, un gran capítulo sería el referente a los sesgos afectivos. La relación con los pacientes nos puede llevar a apresurar a hacer el cierre de un diagnóstico por intolerancia a la incertidumbre, o incluso por vanidad.
A veces el mismo médico se autoconvence de esa certeza y es muy difícil recalcular cuando aparecen nuevos datos inesperados, como la huella que encuentra Robinson Crusoe en una isla desierta: se le puede tomar en cuenta para replantear el escenario (“no estoy solo en la isla” o “quizás el diagnóstico es otro”), o se le puede pasar el pie por encima y seguir adelante con la presunción inicial.
También está estudiado que, si tenemos un vínculo muy importante con el paciente, de empatía hacia simpatía, tendemos a pensar menos en diagnósticos de mal pronóstico. Nuestro cerebro nos dice: “no quiero que tenga X”, dejo de pensar en eso y a veces dejo de buscarlo, aunque haya muchos indicios que lo sugieran.
¿Qué se hace para luchar contra todos esos sesgos?
Lo primero es crear un ambiente de trabajo en equipo, que pueda dejar de lado las jerarquías y los prejuicios, y tener tolerancia a la incertidumbre. Otro factor es tener un ambiente de error no punitivo, tomarlo como una gran oportunidad de aprendizaje: a veces se acierta y a veces se aprende. También tratamos de hacer metacognición, de ver qué fue lo que me hizo equivocar: si fue el diagnóstico previo que me dieron en la guardia, no haberle dado importancia a un dato, etcétera.
Trabajar sobre eso. Creo que es un camino que se puede seguir y que nos puede ayudar en la práctica diaria. Pero no hay una solución simple. Otro punto central es enfatizar la importancia de una buena historia clínica, porque hay más probabilidad de que falle el razonamiento cuando hay datos insuficientes o incompletos. Por eso se dice que después de una historia clínica, la mejor herramienta complementaria es repetirla.
¿Podría ser de ayuda recurrir a colegas externos que no estén “contaminados” con un diagnóstico presuntivo previo?
Por supuesto. Algún médico me dijo que lo que hacía en caso de duda era pedirle a un colega de la misma especialidad que viera a su paciente, pero sin contarle nada previamente. Es más, siempre que me llamaban de la guardia, les pedía que no me dieran su impresión diagnóstica.
“Prefiero verlo primero y después discutimos el caso”. Porque de otra forma nuestra mente focaliza la atención en los signos y síntomas que concuerdan con ese diagnóstico, aunque tengamos la ilusión de atender globalmente todo el contexto.
Es como ese famoso experimento en el que los participantes se concentran en ver cuántas veces se pasan la pelota un grupo de basquetbolistas, y no advierten que un gorila atraviesa el campo de juego. ¿Por qué no lo ven? Porque están enfocados solo en un punto, en contar los pases.
¿El médico que cuestiona sistemáticamente los diagnósticos previos no pasa a ser resistido por sus colegas?
Es que no puede ser sistemático: hay que poner en duda los diagnósticos si tengo elementos. Los escépticos dicen que los sesgos son algo inherente a la heurística de nuestro sistema de razonamiento intuitivo, rápido, automático, y que por eso son muy difíciles de controlar. Que por más que los hagamos conscientes mediante la metacognición, puede que no los resolvamos.
También argumentan que someter al razonamiento analítico todas las situaciones puede generar médicos temerosos, muy cautelosos, hiperalertas y proclives a indicar un exceso de estudios. Pero no hay que ir a los extremos. Hay que ser conscientes de las trampas que nos puede jugar la mente y ser capaces de identificar aquellos casos seleccionados que dejan un espacio para la revisión del diagnóstico. Los griegos decían que lo óptimo es la mesura.
Siga a Matías A. Loewy de Medscape en Español en Twitter @MLoewy.
Fecha:16/4/2019
Fuente: Lo que Sherlock Holmes y House enseñan sobre los sesgos cognitivos en el diagnóstico – Medscape – 16 de abr de 2019.
https://espanol.medscape.com/verarticulo/5903928?src=mkm_latmkt_190510_mscmrk_top5latam_nl&uac=120961CT&impID=1959249&faf=1
 Un estudio del Ciberdem y el Instituto Pere Virgili ha demostrado que las alteraciones metabólicas por diabetes gestacional modifican la plasticidad de las células madre de membrana amniótica y estas variaciones están relacionadas con parámetros metabólicos del bebé.
Un estudio del Ciberdem y el Instituto Pere Virgili ha demostrado que las alteraciones metabólicas por diabetes gestacional modifican la plasticidad de las células madre de membrana amniótica y estas variaciones están relacionadas con parámetros metabólicos del bebé.
Investigadores del CIBER de Diabetes y Enfermedades Metabólicas Asociadas (Ciberdem) y del Instituto de Investigación Pere Virgili han estudiado cómo influye la diabetes gestacional en la funcionalidad de la placenta para entender cómo se desarrolla esta enfermedad y cómo puede afectar al desarrollo del feto y en su vida adulta. Este trabajado ha demostrado por primera vez que las alteraciones metabólicas provocadas por la diabetes de la madre durante el embarazo afectan a la funcionalidad de las células madre de membrana amniótica, células de origen fetal y con una importante función inmunológica, y que dichas alteraciones se relacionan con parámetros metabólicos del bebé, iniciando una mayor predisposición a padecer enfermedades en el futuro.
La dieta mediterránea en el embarazo reduce la ganancia de peso y la diabetes gestacional
Identifican el primer componente genético asociado a la diabetes gestacional
La diabetes gestacional afecta entre el 6 y el 15% de los embarazos y se relaciona con mayor riesgo para el bebé de sobrepeso y obesidad, diabetes tipo 2 o enfermedades cardiovasculares en la edad adulta. Esta enfermedad materna puede modificar la función de la placenta, donde se alojan diversos tipos de células encargadas de que los procesos biológicos funcionen bien. Un tipo de estas células son las células madre mesenquimales amnióticas (AMSC) , células progenitoras que realizan procesos de recambio y de regulación del sistema inmunitario.
El estudio, realizado en 18 mujeres embarazadas (nueve con diabetes gestacional y nueve sin ella) con cesárea programada, demostró que las células mesenquimales de mujeres con diabetes tenían una menor capacidad de proliferación y de diferenciarse en otros tipos de células. Además, estas células tenían uh perfil más inflamatorio y una mayor capacidad para invadir otros tejidos y reclutar al sistema inmunológico, favoreciendo una reacción inflamatoria.
“Nuestros resultados sugieren que la diabetes gestacional modifica la plasticidad de las células precursoras fetales en la membrana amniótica. Mostramos que la diabetes gestacional da como resultado una desregulación de genes implicados en la inflamación en las AMSC, que han sido asociados con el desarrollo de resistencia a la insulina, diabetes tipo 2, obesidad y aterosclerosis”, han explicado Francisco Algaba-Chueca y Sonia Fernández-Veledo, primer y última firmante del artículo, respectivamente.
“Dichas alteraciones se asocian con parámetros metabólicos encontrados en sangre de cordón umbilical, indicando una relación potencial entre las características biológicas de las células madre y la susceptibilidad para desarrollar enfermedades metabólicas en el feto”, añaden.
Los autores advierten de que se necesitan más estudios para comprender las implicaciones de las alteraciones en las células madre en el riesgo de posibles enfermedades metabólicas en el bebe.
Fecha:14/1/2020
Fuente: Diario Médico, España.
https://www.diariomedico.com/especialidades/ginecologia-y-obstetricia/la-diabetes-gestacional-aumenta-el-riesgo-de-enfermedades-metabolicas-futuras-del-nino.html
El uso de insulina o sulfonilureas como tratamiento de segunda línea en adultos con diabetes de tipo 2 se asocia con un mayor riesgo cardiovascular, mientras que el uso de nuevas clases de fármacos para reducir la glucosa no se vincula al riesgo, indica una nueva investigación del mundo real, en Estados Unidos.[1]
Los hallazgos, de un análisis retrospectivo de los datos de reclamaciones administrativas nacionales, se publicaron en versión electrónica en JAMA Network Open por el Dr. Matthew J. O’Brien, de la Division of General Internal Medicine and Geriatrics, Department of Medicine, de la Northwestern University Feinberg School of Medicine, en Chicago, Estados Unidos, y sus colaboradores.
Entre los más de 130.000 adultos con diabetes de tipo 2 asegurados que requirieron un segundo agente hipoglucemiante después de metformina, el uso de insulina o sulfonilureas se asoció con daño cardiovascular constante, en comparación con los inhibidores de la dipeptidil peptidasa de tipo 4, que se ha demostrado tienen un efecto cardiovascular neutro.
Por otro lado, los agonistas del receptor del péptido similar al glucagón tipo 1, los inhibidores del cotransportador de sodio-glucosa de tipo 2 y las tiazolidinedionas no se asociaron con daño cardiovascular, en comparación con los inhibidores de la dipeptidil peptidasa de tipo 4, pero tampoco produjeron el beneficio cardiovascular significativo que se ha demostrado en los estudios clínicos aleatorizados de resultados de estos agentes en pacientes con diabetes de tipo 2 y enfermedad cardiovascular establecida.
Estas poblaciones de alto riesgo típicamente han sido necesarias para poder estadístico en los estudios de desenlaces cardiovasculares exigidos por la Food and Drug Administration de Estados Unidos. Además, los estudios de desenlaces cardiovasculares se realizan con un solo fármaco, en comparación con placebo.
Nuevo estudio se dirige al área de incertidumbre clínica significativa
“Hasta la fecha, ningún estudio ha comparado directamente los efectos cardiovasculares de todas las opciones contemporáneas de fármacos que reducen la glucosa entre los pacientes que comienzan el tratamiento de segunda línea en el mundo real; este estudio tuvo como objetivo complementar los hallazgos de los estudios de fármacos individuales e informar mejor las opciones que reducen la glucosa para la amplia población de pacientes que actualmente recibe estos fármacos”, señalan los investigadores.
En un editorial acompañante, Alison Callahan, Ph. D., y el Dr. Nigam H. Shah, Ph. D., ambos del Center for Biomedical Informatics Research, en la Stanford University, en California, Estados Unidos, elogian el estudio y señalan que “se dirige a un área de incertidumbre clínica con el potencial de informar el tratamiento de millones de personas con diabetes de tipo 2 y hace una contribución importante a esta área”.[2]
Callahan y el Dr. Shah señalan que los hallazgos coinciden con su estudio reciente que examina el impacto real de varias clases de agentes hipolipemiantes de segunda línea en el control glucémico y las tasas de complicaciones, incluido el infarto de miocardio. Este nuevo estudio hace “una contribución valiosa” al agregar agonistas del receptor del péptido similar al glucagón tipo 1.
Ambos estudios “aprovechan los datos de observación que capturan los detalles de los procesos de atención médica y los resultados de los pacientes durante millones de vidas, con una cobertura longitudinal significativa”, añaden.
Insulina basal, sulfonilureas fuertemente asociadas con daño cardiovascular
El estudio actual incluyó a 132.737 adultos con diabetes de tipo 2 inscritos en planes de seguro de salud comerciales o Medicare Advantage durante 2011 – 2015. Todos habían iniciado un fármaco de segunda línea para bajar la glucosa, principalmente combinado con metformina. Los datos fueron analizados desde enero de 2017 hasta octubre de 2018.
En general, 5,5% tenía antecedentes de eventos cardiovasculares antes de comenzar el tratamiento con el agente de segunda línea.
De las prescripciones dispensadas para esos agentes, 47,6% se constituyó por sulfonilureas; 21,8% de los inhibidores de la dipeptidil peptidasa de tipo 4; 12,2% de la insulina basal; 8,6% de los agonistas del péptido similar al glucagón tipo 1; 5,6% de tiazolidinedionas, y 4,3% de los inhibidores de cotransportador de sodio-glucosa de tipo 2.
Los investigadores establecieron a los usuarios de inhibidores de la dipeptidil peptidasa de tipo 4 como el grupo de comparación, porque los datos han demostrado que esa clase tiene un efecto neutral en los resultados cardiovasculares.
El resultado primario fue el tiempo hasta el primer evento cardiovascular después de iniciar el agente de segunda línea, con eventos definidos como hospitalización por insuficiencia cardiaca congestiva, accidente cerebrovascular, enfermedad cardiaca isquémica o enfermedad arterial periférica. Hubo 3.480 eventos de este tipo durante 169.384 años-persona de seguimiento.
En relación con el inicio del tratamiento con un inhibidor de la dipeptidil peptidasa de tipo 4 y luego del ajuste para las características del paciente, el médico y el plan de salud, el riesgo de eventos cardiovasculares compuestos fue 36% mayor en el grupo de sulfonilurea (hazard ratio [HR]: 1,36), y más del doble con la insulina basal (HR: 2,03).
Esto corresponde a los números necesarios para dañar durante 2 años de tratamiento con sulfonilureas e insulina basal de 103 y 37, respectivamente.
El aumento del riesgo cardiovascular relativo asociado con el uso de sulfonilureas o insulina basal se observó en todos los resultados cardiovasculares individuales y se mantuvo “sólido” en los análisis de sensibilidad, informan el Dr. O’Brien y sus colaboradores.
Referencias
1.-O´Brien MJ, et al.: Association of second-line antidiabetic medications with cardiovascular events among insured adults with type 2 diabetes. JAMA Netw Open 2018; 1(8): e186125. Doi:10.1001/jamanetworkopen.2018.6125
2.-Callahan A, Shah N. A second opinión from observational data on second-line diabetes drugs. JAMA Netw Open 2018; 1(8):e186119. Doi:10.1001/jamanetworkopen.2018.6119.
Miriam E. Tucker
Fecha: 28/12/2018
Fuente: Medscape. La insulina y las sulfonilureas aumentan el riesgo cardiovascular en pacientes con diabetes – Medscape – 26 de dic de 2018.
 Patentada en 1899 por la empresa alemana Bayer, el “analgésico de bolsillo” que conocemos como “Aspirina” está dentro del Libro Guinness de los Récords. Desde su nacimiento, este elixir “curalotodo” se ha convertido en el fármaco más conocido y popular del planeta. Ha viajado a la Luna y fue elegido (junto al automóvil, la bombilla, la televisión y el teléfono) como uno de los cinco inventos imprescindibles legados por el siglo XX. Leer más…
Patentada en 1899 por la empresa alemana Bayer, el “analgésico de bolsillo” que conocemos como “Aspirina” está dentro del Libro Guinness de los Récords. Desde su nacimiento, este elixir “curalotodo” se ha convertido en el fármaco más conocido y popular del planeta. Ha viajado a la Luna y fue elegido (junto al automóvil, la bombilla, la televisión y el teléfono) como uno de los cinco inventos imprescindibles legados por el siglo XX. Leer más…











Los lectores comentan